Presaditev organov
uvod
Pri presaditvi organov bolni organ pri bolniku nadomesti isti organ pri darovalcu. Ta darovalec organov je v zadnjem času običajno umrl in je privolil v odstranitev organov, če je njegova smrt jasno dokazana.
Živi ljudje se lahko obravnavajo tudi kot darovalci, če obstaja poseben odnos, kot so sorodniki ali partnerstva. Lahko pa podarimo samo en organ v paru (na primer ledvica) ali en organski segment (na primer kos jeter). Seveda obstaja tveganje tudi za darovalca.
Pred presaditvijo organov običajno poteka dolgotrajen postopek. Najprej je treba ugotoviti, da bolnik in organ nimata možnosti popolnega ozdravitve nepovratna je poškodovan. Potem pacient traja dlje časa Seznam presaditev na katerem so navedeni vsi bodoči prejemniki novega organa. Ni redkost, da je čakalna doba predolga in da bolnik umre pred operacijo.
Če pride do srečne okoliščine, da je za pacienta najden ustrezen organ, je treba hitro izvesti naslednje postopke. The orgel mora čim prej izstopiti iz darovalca organov odstranimo in ohladimo shranjene in prepeljane do prejemnika. To je tisto, kar pride do tega odstranjen organ odstranjen in v istem angažmaju, ki vstavljen nov organ.
Da se lahko vsi procesi odvijajo čim hitreje, bi se morali vsi ljudje, ki so po smrti pripravljeni biti darovalec organov, združiti Kartica za darovanje organov nositi s seboj. Številnih možno reševalnih organov zaradi pravne negotovosti ni mogoče odstraniti.
Tveganja presaditve organov
Tveganja za presaditev organov so lahko številna in se osredotočajo predvsem na tveganje operacija. Ob zamenjavi organa je treba velika plovila prekiniti. Če so te žile poškodovane, lahko bolnik v zelo kratkem času izgubi velike količine krvi in morda tudi nekaj krvi Krvna izguba umreti. V nasprotnem primeru veljajo vsa splošna tveganja, ki se lahko pojavijo na primer pri operacijah, zlasti večje narave Zapleti zaradi anestezije. Človeško telo je povezano zlasti s presaditvijo srca ali pljuč Življenjski podporni stroj poudaril.
Presajeni organ lahko povzroči tudi težave. Če je presaditi ne dovolj hitro ali če ni dovolj učinkovito povezan s krvjo, morda ne bo mogoče doseči polne funkcije. Lahko postane tudi obnovljeno odpoved organov pridi. To je mogoče storiti s pomočjo Reakcija zavrnitve v katerem se imunski sistem prejemnika organov obrne proti tujemu organu. Za zatiranje te obrambne reakcije bo bolnik vprašan Imunosupresivi upravlja. To so zdravila, ki zavirajo imunski sistem, pa tudi stranske učinke, kot so Navzea in bruhanje, lažji Dovzetnost za okužbo ali omotica lahko ima.
zavrnitev
To velja za zavrnitev organov po presaditvi organov Imunski sistem prejemnika proti presajenemu organu. Obrambne celice prepoznajo, da so organ tuje celice, ki se nato borijo. Mehanizem je podoben kot pri okužbi z bakterijami ali virusi. Telo tvori t.i. protiteloki sodelujejo s Vnetne celice usmerite se proti eksogenemu tkivu in ga poskušajte poškodovati in končno razbiti.
Odbojnost se lahko razlikuje po intenzivnosti in poteku, zato različne oblike reakcije so bili opredeljeni.
Pri a hiperakutna zavrnitev gre za takojšnjo reakcijo. Ustrezna protitelesa so že na voljo, na primer pri Nezdružljivost krvne skupine in takoj presadite cepič. Zgodi se množično Reakcije strjevanjato je lahko smrtno nevarno in eno takojšnja odstranitev organa darovalca zahtevajo.
A akutna zavrnitev podpira tudi imunski sistem posredovano, vendar se pojavlja le v teku. Po več dneh, pa tudi po mesecih ali letih, strokovnjaki verjamejo, da se nekatere imunske celice (T limfociti) obrnejo proti beljakovinskim strukturam v tujem tkivu. To reakcijo je mogoče preprečiti z dajanjem zdravil, ki zavirajo imunski sistem - imunosupresivi. Zato gre za akutno zavrnitev ni nujno povezano z odstranitvijo organa darovalca, vendar s ponavljajočim se pojavom vodi do poškodb celic in na koncu do odpovedi organov.
V nasprotju z akutnimi hitrimi reakcijami se pri nekaterih bolnikih pojavi tudi ena kronično zavračanje naprej. To se zgodi z leti nastane pa zaradi poškodbe oskrbovalnih krvnih žil v darovalnem organu. Vnetje z naknadnimi brazgotinami povzroči zožitev žilnega sistema, kar vodi v slab pretok krvi v tkivo. Organ postopoma izgubi svojo funkcijo, dokler popolnoma ne odpove in ga je treba zamenjati.
Darovanje kostnega mozga
Darovanje kostnega mozga ima pomembno vlogo pri terapiji malignih tumorskih bolezni, ki vplivajo na krvotvorni sistem. Primeri takih bolezni so: akutna levkemija, kronična mieloidna levkemija (CML), Hodgkinov limfom ali ne-Hodgkinov limfom, pa tudi aplastična anemija in talasemija, ki nista tumorski bolezni.
Kostni mozeg vsebuje matične celice, ki so pomembne za tvorbo krvi. Vendar postopek pridobivanja matičnih celic postaja vse bolj prijazen donorjem. Vse bolj redko je, da se kost dejansko prebije, da bi dobili matične celice, vendar se namesto njih uporablja tako imenovana afereza matičnih celic. To vključuje dajanje snovi darovalcu, ki spodbuja tvorbo krvi in poveča vsebnost matičnih celic v krvi v obtoku, tako da jih je mogoče filtrirati. Kostni mozeg ali matične celice lahko prihajajo od samega bolnika ali od drugega darovalca, ki pa mora biti združljiv.
Pacient se intenzivno pripravlja na prejem darovanja kostnega mozga ali matičnih celic. Visoko učinkovita radio-kemoterapija uniči vse celice, ki tvorijo kri, pri bolniku, kar pogosto povzroči tudi smrt raka. Nato se krvi darovalcu doda v kri in sistem za tvorbo krvi se lahko normalizira.
Zatiranje imunskega sistema lahko privede do okužb, ki jih ljudje z delujočimi imunskimi celicami ne bi dobili. Pojavijo se lahko tudi poškodbe organov in nevarne žile.
Po uspešni in nezapleteni presaditvi matičnih celic obstaja možnost, da se bo rak ponovno razvil. Po presaditvi mora biti obremenitev za pacienta čim manjša, zato je treba tudi tukaj opraviti zdravilno imunosupresijo. Na ta način lahko raka popolnoma ozdravimo za vse življenje.
Preberite več o temi: Darovanje kostnega mozga in darovanje matičnih celic
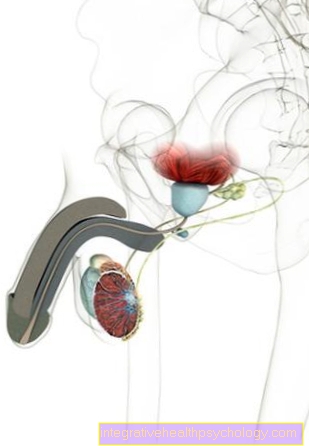
Presaditev ledvic
Presaditev ledvic običajno vključuje Donatorska ledvica v pacientovi medenični votlini presadili, ne da bi odstranili okvarjene ledvice. Zaradi tega je postopek nekoliko manj zapleten in vsaj na tej točki prepreči zaplete. Organ je povezan z žilnim sistemom noge in mehurja.
V mnogih primerih je darovalec še vedno živ in ima družinski ali zakonski odnos s pacientom. Ker se človek lahko spoprijema z eno ledvico, ima lahko ta vrsta presaditve organov eno Živa donacija šteti. Cilj te možnosti terapije je večinoma dializni bolniki Izboljšati bolnike s stalnim nadomestnim zdravljenjem ledvic, kar lahko bistveno izboljša kakovost življenja. Bolniki opazijo izboljšanje učinkovitosti, upada smrtnost in izboljša se metabolična situacija. Tudi stroški zdravljenja se kaže dolgoročno Presaditev ledvic cenejša kot z leti dializne terapije.
Pred presaditvijo ledvice je bil kompatibilnost organa darovalca preverjeno postati. Poleg tega je pacientu dovoljeno ni hudega srčnega stanja, težko Rak ali enega trenutna okužba imeti. Z uspešno presaditvijo organov in nezapleteno nadaljnjo oskrbo presaditev ledvice deluje najdlje od vseh presajenih organov.
Presaditev jeter
Vsako leto približno 1000 bolnikom v Nemčiji dobi nove jetrne dele. Organi darovalca izvirajo večinoma od pokojniheno jetra lahko delimo med dvema bolnikoma v stiski. A Živa donacija je do neke mere možno tudi. Na ta način lahko starši dajejo dele svojih jeter svojim bolnim otrokom, ne da bi utrpeli velike škode ali slabosti - jetra se lahko dobro regenerirajo.
Zaradi številnih bolezni, ki v svoji funkciji in strukturi motijo ali uničujejo jetra, je presaditev jeter pomemben terapevtski pristop za različne bolezni. Bolezni so lahko različne narave, čeprav jih tukaj omenja le nekaj: Bolezni jetrnega parenhima, pri katerih jetrno tkivo povzroča virushepatitis ali skozi zloraba alkohola je trajno poškodovana; Bolezni žolčnih poti, na primer kronično vnetje ali povečanje zamašitve žolčnih kanalov; Presnovne bolezni, kot so Wilsonova bolezen, Galaktozemija ali bolezen za shranjevanje glikogena; Vaskularne bolezni v jetrih, ki jih med drugim povzročajo virusi, uživanje drog ali nosečnost HELLP sindrom lahko nastanejo; Rak jeter in poškodbe jeter.
Dovoljena je presaditev organov jeter nisem končal če je bolnik pod a Tromboza portalne vene trpi. Portalna vena je glavno žilo jeter in lahko ogrozi zdravje darovalca, če ga trombus blokira. Pred operacijo je treba analizirati tudi psihološko ozadje pacienta. Ali obstaja Presaditve jeter ne smete izvajati, če ste zasvojeni z alkoholom ali drogamisicer bi bil organ preveč obremenjen.
Uspešna presaditev jeter z dolgotrajnim preživetjem bolnikov je zelo odvisna od združljivosti vseh celičnih dejavnikov. Močna imunosupresija lahko poveča verjetnost, da ne bo zavrnitve in da se bo ohranilo polno delovanje. Zapleti so lahko posledica krvavitve ali nepopolne povezave sistema žolčnih kanalov.
Presaditev srca
Ker ima srce zunaj človeškega obtoka najkrajši rok trajanja vseh organov, primernih za presaditev, je treba čim prej začeti dodelitev organa darovalca in presaditev organov. The edini razlog za presaditev srca ponavadi predstavlja a hudo srčno popuščanje predstavljati
Indikacija, nujnost presaditve se izračuna vnaprej za vsakega pacienta vnaprej. V tem okviru a Sistem ocenjevanja ki se nanaša na delovanje srca. Na primer Srčni utrip, the Prostornina udarca in povprečje Krvni pritisk. Kdo dobi potencialno srce darovalca, je odvisno od različnih dejavnikov. Upošteva, kako nujno potrebuje pacient novo srce in koliko časa pacient čaka na nov organ. Poleg tega je treba upoštevati čas med odstranitvijo in presaditvijo, to je čas dostave in operacijo (največ 3 do 4 ure). Velikost srca je odvisna od telesne teže ali strukture darovalca organov, zato je razlika med darovalcem in prejemnikom ne več kot 20% mogoče je. Organ mora biti v veliki meri združljiv tudi na celični ravni.
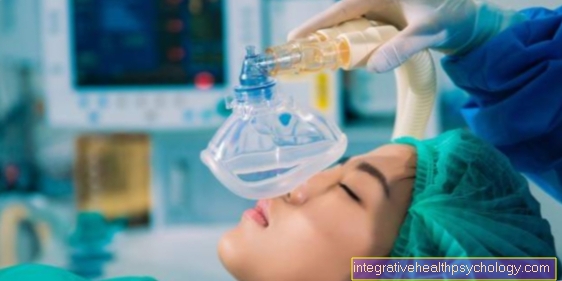
Med operacijo mora bolnik iti na a Življenjski podporni stroj povezani, preden je mogoče odstraniti srce. Bolnikovo telo se ohladi na 26-28 ° C (Hipotermija) za zmanjšanje propadanja celic. Novi organ je povezan s pacientovimi krvnimi žilami in nato se srce spet sproži. Skozi Nadaljnje zdravljenje z močnimi imunosupresivi lahko a Reakcija zavrnitve morda preprečeno, kar je najverjetneje v prvih štirih tednih.
Bolniki z novim srcem najverjetneje umrejo od enega Okužba z bakterijami ali glivami, po operaciji. Imunski sistem je prešibak zaradi zatiranja, da bi se boril proti patogenom. O tem pol vseh bolnikov s presaditvijo srca v prvih 5 letih po operaciji Vaskularna bolezen na srcu, ki se imenuje presaditvena vaskulopatija.S tem je lahko klinično normalen Srčni infarkt pridi.
Presaditev pljuč
Za presaditev pljuč lahko uporabimo le enega ali več pljučnih reženj, celotno pljuče ali oba režnja. Odvisno od predhodne bolezni se izbira med različnimi možnostmi. Naslednje bolezni najpogosteje naredijo presaditev pljuč, ki je potrebna v končni fazi: odporna na terapijo Sarcoid, KOPB (Kronična obstruktivna pljučna bolezen), Pljučna hiperinflacija (Emfizem), Bolezen pljučnega parenhima (Fibroza), Cistična fibroza, kronično vnetje ali dilatacijo bronhijev in velike pljučne lezije.
V operacija postane rebrasta kletka odprta od spredaj pri dvostranski presaditvi pa se nadomesti eno pljučno naenkrat. Tole je ponavadi ne uporabljamo aparata za srce in pljuča potrebno, kar zmanjša kirurški napor. Če pa obstajajo motnje v obtoku med operacijo ali če nasičenost s kisikom pade v kritično območje, ga bo morda še vedno treba uporabiti.
Drugo Zapleti lahko krvavi oz Reakcije zavrnitve biti v zadnjem času. Na primer, če ima bolnik a Odpoved srca, en Zastrupitev s krvjo (sepsa), Odpoved jeter ali ledvic, rak ali a Motnja odvisnosti (Alkohol, droge, zdravila) Presaditev organov ni dovoljena. Presaditev pljuč se opravi le v velikih ambulantah (predvsem na univerzitetnih klinikah). Zato mora načrtovanje večinoma zelo spontane operacije temeljiti na tem.
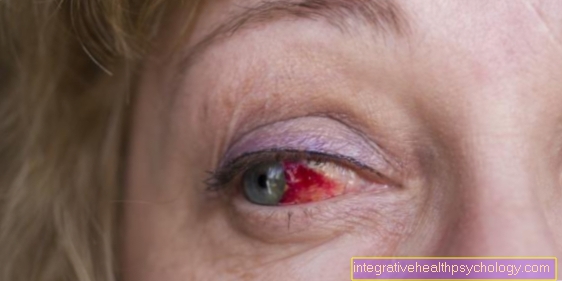
Presaditev roženice

Presaditev roženice je to najpogosteje opravljeno presaditev. Samo v Nemčiji se vsako leto izvede približno 5000 takšnih operacij. Ta številka bi bila še višja, če bi se več ljudi dalo na razpolago kot donatorji po njihovi smrti - potreba je daleč nad ponudbo.
Presaditev se lahko izvede v celoti ali samo za posamezne sloje. Najprej je sprejemnik v oftalmološka operacija odstrani roženico da bi lahko vstavili donacijski material. To se imenuje, če se prenesejo vse plasti roženice perforirajoča keratoplastika. Pri prenosu posameznih plasti se govori o tem lamelarna keratoplastika.
Kot alternativo donaciji lahko a Priprava roženice so narejene iz telesnih lastnih matičnih celic. Zavrnitev presaditve ni mogoča, ker gre za lastne celice telesa.
Presaditev roženice je morda potrebna zaradi naslednjih bolezni: nepravilnost roženice, keratokonus, brazgotinjenje roženice, poškodbe očesa s sodelovanjem roženice ali okužbe, ki prizadenejo oči in napadejo roženico.
Postopek darovanja organov
Če darovalec organov umre, bodo njegovi osebni podatki poslani organu Nemška fundacija za presaditev organov (DSO), ki se mu po drugi strani reče najvišji organ Eurotransplant kontaktiral. Eurotransplant je zdravstveni center, ki koordinira dodelitev presaditev organov po vsej Evropi.
Ko je bolnik na seznamu za presaditve najden ustrezen organ, se mora vse hitro zgoditi. Po darovalčevi smrti se tkivo sčasoma vse bolj poškoduje, zato ga je treba sprati z raztopino, ki ohranja tkivo, shraniti na hladnem mestu in hitro uporabiti za uspešno presaditev.
Različne organov so tam se lahko zadržijo različno dolgo zunaj delujočega fizičnega obtoka. The srce ima najnižji rok trajanja le 4 ure. V večjih organih je Ledvice lahko presadimo v največjem možnem intervalu - v 36 urah. Roženica ni močan pretok krvi kot ostali organi, zato je močnejši in ga lahko shranimo v hladilniku do 72 ur.
Vse vrste stvari Prejemnik organov mora torej kadar koli kontaktni tako da se lahko takoj zgodi sprejem v ustrezno bolnišnico. Znotraj 2 do 3 ure prejemnik organov mora imeti možnost vzpostaviti stik z odgovornimi Presaditveni center predstaviti.
Pri a Živa donacija je operacija lažje načrtovati in se lahko opravi brez časovnega pritiska. Veliko število razprav in pregledov bi moralo spodbuditi obe strani, da ponovno preučita postopek in zagotovita združljivost prenesenega tkiva. Od Darovalec mora biti dokončna Pojasnite odločitev komisijikdo se potem lahko odloči za ali proti intervenciji. Zagotoviti je treba, da darovalec deluje po svoji svobodni volji.
Prejemnik organov mora biti pripravljen tudi na operacijo. Ta priprava vključuje tako zgodnjo in obsežno preiskavo kot tudi vpliv na Imunski sistem pacienta. Po eni strani pregledi služijo za določitev dejavnikov tveganja, kot so vnetje in nekatere visoko tvegane že obstoječe bolezni. Poleg Laboratorijska diagnostika krvi in urina postane eno EKG napisano, a Rentgenska slika ki jih naredijo pljuča, trebuh Ultrazvočni pregledana in ena Kolonoskopija izvede. Poleg tega krvna skupina pacienta določimo in tkivo natipkamo, da se izognemo tveganju za nastanek a Reakcija zavrnitve je minimaliziran. Drug vidik priprave pacienta na presaditev organov je tako imenovani Imunosupresija. Imunski sistem je v veliki meri zatiran, da bi čim manj ohranili reakcijo telesa na tuj organ.
Sama operacija se izvaja z različnimi napori, odvisno od organa. Organi, ki so del ožilja - srce in pljuča - morajo skozi a Življenjski podporni stroj zamenjati v svoji funkciji. To je zelo velik postopek, ki ima za posledico dolgo bivanje v bolnišnici in obsežne rehabilitacijske ukrepe. Funkcijo presajenega organa je treba nenehno preverjati v obdobju po operaciji, na eni strani za zagotovitev bolnikovega zdravja, na drugi strani pa za preverjanje, ali organ sprejema organ prejemnika.