nekroza
Kaj je nekroza?
Nekroza se nanaša na patološko, to je patološko, uničenje celic, celičnih skupin ali tkiva. DNK se strdi in nabrekne znotraj celice. Celica razpoči in celične komponente se sprostijo, kar povzroči vnetje v okoliškem tkivu. Nekrozo lahko povzročijo številni različni vplivni dejavniki, kot so ekstremne temperature, strupi, motnje krvnega obtoka, sevanje, okužbe s patogeni ali mehanski vplivi. Nekrotično tkivo bodisi nadomesti prvotno tkivo (ozdravi) bodisi nastane brazgotinsko tkivo.
Sočasni simptomi
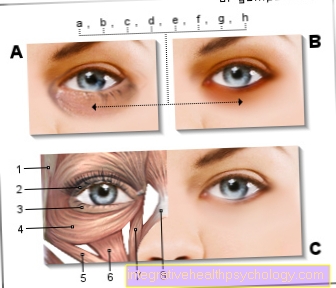
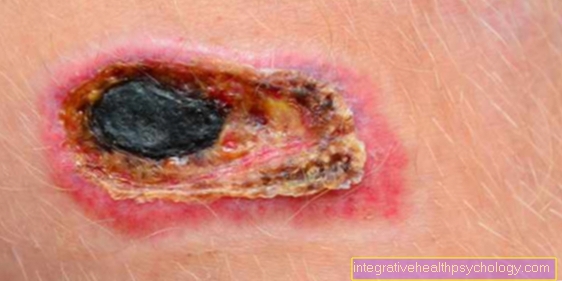
Glavni simptom nekroze je zunanje vidna rumenkasto-črna razbarvanost kože. Poleg tega običajno zelo impresivnega simptoma se lahko pojavijo tudi drugi očitki, ki potrdijo sum.
V primeru nekroze odmiranje in porušitev celic privede do sproščanja vnetnih mediatorjev, kot je dejavnik tumorske nekroze (TNF). To vodi do vnetne reakcije v okoliškem tkivu. To lahko povzroči rdečkasto oteklino, bolečino, tesnost in občutek toplote okoli nekroze. Vnos patogenov, na primer bakterij, lahko utekočini nekrozo in sprosti rane izločkov in gnoj. Če se patogeni širijo v krvni sistem in imajo sistemski učinek na telo, se lahko pojavijo tudi vročina, mrzlica, slabost in bruhanje. Slednje simptome lahko opazimo zlasti z nekrozo notranjih organov, kot so žolčnik, trebušna slinavka ali priloga (dodatek).
Bolečina
Ali se in kako hude bolečine pojavijo z nekrozo, je odvisno od vzroka in posameznega pacienta. Pri akutni nekrozi, na primer zaradi nenadne okvare žil v nogi ali nekroze trebušnih organov, je na prizadetem območju običajno huda bolečina. Glavni razlog je akutno pomanjkanje kisika. Pri kronično napredujočih boleznih ali z nekrotičnim ulkusom pritiska je bolečina pogosto tako majhna, da nekroze sploh ne opazimo. To je predvsem posledica dejstva, da se nekroza začne zelo počasi in imajo bolniki pogosto zmanjšan občutek v koži (na primer pri sladkorni bolezni).
Vzroki nekroze
Nekroza je lahko posledica aseptičnih in septičnih vplivov.
Med aseptike spadajo predvsem mehanski dogodki, motnje v obtoku, poškodbe zaradi sevanja, strupi in toplotne spremembe (npr. Ozebline). Motnje cirkulacije nastanejo na primer zaradi sladkorne bolezni, kajenja, uživanja alkohola, genetskih dejavnikov ali dolgotrajne uporabe zdravil.
Septično nekrozo povzročajo okužbe s patogeni, kot so bakterije, virusi in glive. Vsak od omenjenih vzrokov povzroči poškodbe celic na individualen način. Celica reagira na vplivajoči faktor in nabrekne. Celica poči in celične komponente se sprostijo. Te sprožijo vnetje v okoliškem tkivu, kar vodi do sproščanja vnetnih dejavnikov. Zaradi tega tkivo nabrekne in boli. Vnetni dejavniki lahko privedejo tudi do smrti drugih celic, kar poveča nekrozo.
Nekroza tlačne razjede
Dekubitusni ulkus je slabo celjenje ran, ki ga povzroča nepremičnost in nezadostno pozicioniranje. Pri bolnikih, ki ležijo na postelji, se običajno opazijo razjede pod pritiskom. Te ležijo predvsem na hrbtu, kar ustvarja povečan pritisk, na primer na ravni hrbtenice. Zaradi vzdržnega tlaka je območje premalo s krvjo in s tem s kisikom. Tkivo postane kislo (kislo) in razvijejo se nekroze. Pogosto razjede zaradi pritiska ne opazimo pravočasno in pojavijo se tako imenovane razjede (globoke rane). Dlje kot je pritisk podvržen pritisku, večji je premer in globina rane. Ker se razjeda na pritisku ne zaceli zelo dobro, je še posebej pomembno, da se bolniki, ki ležijo na postelji, vsakih nekaj ur obračajo, da bi dosegli optimalno pozicioniranje.
Več o tem preberite na: Razjede pod pritiskom
Nekroza zaradi odstranjevanja osteohrondroze
Pri odstranjevanju osteohondroze kostno tkivo, ki tvori sklepe, odmre, kar lahko posledično privede do odmika kostnega fragmenta in sosednjega artikularnega hrustanca. Osteohondroza se pogosto pojavi pri otrocih in mladostnikih, verjetno pa jo povzročijo travmatični vplivi ali nenadna uporaba zadevnega sklepa (npr. S pogostimi skoki). Najpogosteje prizadene kolenski sklep, saj je ta običajno izpostavljen največjemu stresu. Terapija odstranjevalcev osteohondroze je odvisna od starosti pacienta, stopnje, sklepa in ustreznih anatomskih razmer.
Več o tem preberite na: Osteohondroza odvrača
Nekroza po sevanju
Z jatrogenim (medicinsko induciranim) sevanjem, na primer pri terapiji tumorjev, lahko ionizirajoče sevanje povzroči tako imenovano sevalno nekrozo ali radionekrozo. Vendar pa je treba govoriti o nekrozi sevanja predvsem, če prizadene zdravo tkivo, saj je tumorsko tkivo namerno odmiralo in zato ne predstavlja zapleta. Ionizirajoče sevanje lahko poškoduje DNK celic, kar povzroči njihovo odmiranje in povzroči nekrozo. Pomembno je, da se takšna radionekroza lahko pojavi zelo pozno, včasih le leta po obsevanju.
diagnoza
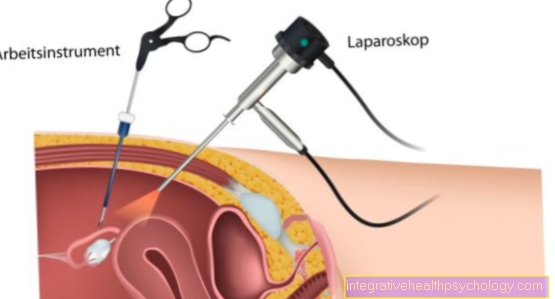
Postopek diagnostike je odvisen od mesta nekroze. Če gre za zunanjo nekrozo, na primer kožno nekrozo, lahko zdravnik po natančnejšem pregledu postavi diagnozo. Poleg tega bo rana razmazana, da vidimo, ali v nekrozi obstajajo kakšni povzročitelji bolezni. Če pa je nekroza notranja, na primer nekroza kosti ali organov, je potrebno slikanje. V ta namen se običajno opravi MRI (magnetna resonančna tomografija) ali CT (računalniška tomografija). Prve vtise in sum na diagnozo lahko postavite tudi z ultrazvokom prizadetega območja. Vendar je bolj specifično bolj zapleteno slikanje.
Stadiji nekroze
V primeru nekroze ni splošne razvrstitve glede na stopnje v medicini. Običajno se razlikuje glede na vrsto in lokacijo nekroze. Na primer, tlačni ulkus je razdeljen na štiri različne stopnje (po EPUAP). Tu igrajo vlogo globina rane in vpletenost določenih struktur. Tudi nekroze v okviru diabetične makroangiopatije ("diabetično stopalo") so po Wagnerju in Armstrongu razdeljene na različne stopnje, pri čemer ima tukaj na primer tudi vlogo obstoječa okužba. V primeru nekroze kosti je razvrstitev ARCO razdeljena na sedem stopenj. Zlasti se upoštevajo diagnostična merila.
Razlike med nekrozo in gangreno
Nekroza opisuje smrt celic kot reakcijo na škodljive vplive, kot so strupi, okužbe ali nezadostna zaloga. To lahko prizadene posamezno celico ali celotne celice. Nekroze delimo na tako imenovano „koagulacijsko nekrozo“ (koagulacijska nekroza) in „koligacijsko nekrozo“ (utekočinjena nekroza). V tkivih, bogatih z beljakovinami, se lahko razvije koagulacijska nekroza z denaturacijo (uničenje strukture) beljakovin.
Gangrena opisuje posebno obliko koagulacijske nekroze. To pomeni, da je nekroza nekakšen krovni izraz za različne nekrotične procese. Gangrena je razdeljena na suho in mokro gangreno. Medtem ko je suha gangrena videti zelo potopljena in razbarvana, zato jo imenujemo tudi "mumificirano" ali usnjeno, je mokra gangrena rahlo utekočinjena, sijoča, gnojna in smrdeča. Razlog je priseljevanje in razmnoževanje bakterij, ki skozi svoje presnovne produkte utekočinijo gangreno. Druga posebna oblika je tako imenovani plinski ogenj, pri katerem okužba gangrene s klostridijo (clostridium perfringens) privede do tvorbe plinastih bakterijskih toksinov.
Zdravljenje / nekrosektomija
Nekrotično tkivo je umrlo, kar pomeni, da se pod nobenimi pogoji ne more zaceliti. Lahko pa pride do remodeliranja, pri čemer nekroza odpade ali se odstrani in novo tkivo raste nazaj. To je še posebej mogoče, kadar je organ zelo deljiv, na primer črevesje. V primeru kožne nekroze proces celjenja običajno potrebuje zunanjo podporo.
V ta namen se odstrani odmrla koža (nekroza), da se prepreči, da bi se razširila in naredila prostor za tkivo, ki lahko zraste nazaj. Ta proces imenujemo tudi nekrosektomija ali nekrektomija. To storimo bodisi kirurško bodisi z uporabo pomirjujočih gelov, kisle vode ali celo kopriv, ki se prehranjujejo. Poleg nekrosektomije se od nekroze odvzame tudi bris, da se preveri, ali je okužen s patogeni. Na ta način lahko izvedemo terapijo, prilagojeno ustrezni vrsti bakterij ali gliv. Možna je tudi terapija z zdravili s protivnetnimi sredstvi in zdravili za krepitev krvnega obtoka.
Poleg zdravljenja je pomembna tudi zaščita nekrotičnega območja in s tem podpora procesu celjenja. Na primer, bolnik ne sme ležati na prizadetem območju, temveč ga razbremeniti. Zadostna vadba lahko tudi pospeši postopek, saj ima za posledico izboljšan pretok krvi.
Trajanje ozdravitve / prognoze
Podobno kot pri bolečini je čas celjenja in napoved nekroze zelo odvisen od situacije in pacienta. V primeru zelo površinske nekroze je mogoče samostojno zaceliti v nekaj tednih po odpravi vzroka. Če pa nekroza napreduje, je nujno, da se posvetujete z zdravnikom. Napoved je potem odvisna predvsem od zdravstvenega stanja pacienta.
Dekubitus se lahko v celoti pozdravi z zadostnim počitkom in doslednim olajšanjem. Vendar lahko to traja nekaj tednov do mesecev, saj rane pogosto sežejo zelo globoko in slabo zacelijo. V primeru nekroze zaradi motenj krvnega obtoka, na primer pri kadilcih in diabetikih, je celjenje odvisno predvsem od tega, ali lahko ti bolniki odpravijo ustrezna stanja, pod katerimi je nastala nekroza. Prognoza in tveganje za ponovitev sta močno povezana z dejavnikom tveganja. Za kadilce je na primer ključno, ali prenehajo s kajenjem, za diabetike pa je pomembno, da redno nadzorujejo krvni sladkor in čim bolje preprečijo bolezen.
Nekroza stopala / stopala
Stopala in zlasti prsti so zelo pogosti predeli telesa, ki jih prizadene nekroza. Razlog za to je, da so zelo oddaljeni od središča telesa in so zato zelo nagnjeni k motnjam v obtoku.
Več si preberite pod: Motnje cirkulacije v nogah
Nekroza stopal in prstov je še posebej pogosta v povezavi s tako imenovano "nogo kadilca" in "diabetično stopalo". V obeh primerih je zmanjšan pretok krvi v stopala in s tem premajhna oskrba s kisikom. Najprej so prizadeti prsti. Če se nekroza nadaljuje, se razširi čez stopalo do spodnjega dela noge. Če je sladkorna bolezen slabo nadzorovana, se pogosto pojavijo ločene nekroze na spodnjem delu noge.
Drug pogost vzrok nekrotičnih prstov je hipotermija ali ozebline. Terapija nekroze stopala in prstov se izvaja z obnovo ustreznega krvnega obtoka. Če to ni mogoče ali če je nekroza že preveč napredovala, bo morda treba amputirati ustrezni del telesa.
Nekroza pete
Nekroza pete povzroča tako imenovana tlačna nekroza. Te najdemo predvsem pri ljudeh, ki ležijo in niso zelo gibljivi, imenujejo pa jih tudi razjede zaradi pritiska. Ko ležite na hrbtu, na primer obstaja stalen pritisk na zadnji peti. Krvne žile, ki se oskrbujejo, se iztisnejo in tkivo ni ustrezno oskrbljeno s kisikom, kar posledično vodi v nekrozo.
Tlačna nekroza pete je mogoča tudi v drugih okoliščinah, na primer pri stalnem stoječem ali uporabniku invalidskega vozička. To se zdravi z razbremenitvijo prizadetega območja. Glede na to, kako napredovala je nekroza in ali so se že oblikovale globoke rane (razjede), je morda potrebna tudi prekrivanje kože.
Nekroza ahilove tetive
V kontekstu Ahilove tendinitisa ali prekrvavitve Ahilove tetive lahko deli tetive odmrejo. Takšna nekroza se kaže s hudo bolečino in omejeno mobilnostjo. Nekroza tetive ahilove tetive se običajno diagnosticira z MRI, kjer je mrtvo območje belo. Zdravljenje se izvaja s kirurško razbremenitvijo, to je odstranitvijo nekrotičnih tetivnih vlaken. Glede na obseg bolezni in kirurško ustvarjeno pomanjkljivost snovi bo morda treba okrepiti Ahilovo tetivo z drugimi mišičnimi tetivami v telesu (npr. Tetiva plantarisa).
Nekroza repne kosti
Podobno kot nekroza pete je tudi najpogostejši vzrok tkiv na hrbtu tlak nekroza. Ker bolniki, ki ležijo na postelji, več tednov ležijo na hrbtu in se le malo premikajo, je stacionarno osebje ali negovalno osebje nujno potrebno.
Stalni pritisk na hrbtenico povzroči nekrotično preoblikovanje zaradi pomanjkanja kisika. Dolgoročno to vodi v globoko in slabo celjenje rane (razjede). Zlasti v kokciksu lahko takšna rana dobi ekstremne dimenzije in za bolnika smrtno nevarna. Razlog je v tem, da ima razjeda veliko tveganje za okužbo, hkrati pa med kožo in kostmi skoraj ni tkiva, tako da pogosto opazimo njegovo vpletenost.
Nekroza iz ran
Različni mehanizmi lahko privedejo do nekroze v ranah. Na splošno pa se to redko zgodi. Ena od možnosti je, da poškodbe kože lahko privedejo do okvare v oskrbi s krvjo in s tem do nezadostne oskrbe s kisikom.
Možna je tudi nekroza, ki nastane zaradi priseljevanja patogenov, kot so bakterije. Bakterijski povzroča trombozo (tvorbo krvnih strdkov) krvnih žil in zmanjšan pretok krvi.
Druga možnost je, da je mehanski vpliv, ki je povzročil rano, že povzročil majhno število celične nekroze. To sprosti vnetne mediatorje in ubije več celic, kar omogoča, da se nekroza širi. Ljudje z oslabljenim ali potlačenim imunskim sistemom so še posebej ogroženi.
Nekroza kože
Kožna nekroza je veliko pogostejša od nekroze kosti ali organov. Pojavijo se predvsem v obliki tlačnih razjed, motenj v obtoku ali ozeblinah. Vse te oblike imajo skupno to, da je tkivo premalo preskrbljeno s kisikom. Celice postanejo kisle, odmrejo in sčasoma razpočijo.
Nekroze postanejo človeku vidne šele, ko se celice celic v tkivu odmrejo. Zunaj so nekroze videti rumenkasto-sivkasto-črne barve in so ponavadi zelo suhe in potopljene (usnjene). Poleg tega je pogosto vnetje okoliškega tkiva, ki nato pordeči, nabrekne, postane toplo in boli. Sama nekroza je boleča predvsem zaradi pomanjkanja kisika. Vendar pa bolnik pogosto tega ne opazi, ker nekroza napreduje zelo počasi ali pa pride do zmanjšanja občutka.
Nekrozo kože zdravimo tako, da jo kirurško odstranimo in zdravimo rane na običajen način. Poleg tega se običajno dajejo antibiotična terapija in protivnetna zdravila.
Posebna oblika kožne nekroze je nekrotizirajoči fasciitis, ki ga povzročajo bakterije. Če se to zgodi v spolovilu, se imenuje gangrena Fournier.
Nekroza glave stegnenice
Pri nekrozi glave stegnenice, imenovani tudi nekroza glave stegnenice, kostno tkivo v glavi stegenske kosti umre. Nekroza glave stegnenice je običajno motnja krvnega obtoka. Razlog je v tem, da je glava stegnenice zelo zapletena in jo oskrbujejo različne majhne krvne žile. Nekroza se običajno pojavlja sporadično (po naključju), lahko pa je tudi posledica travmatičnih dogodkov (nesreč) ali v okviru vplivov, ki zmanjšujejo krvni pretok, kot so diabetes, alkoholizem ali kajenje. Nekroza glave stegnenice se kaže kot stresno odvisna bolečina v dimljah, ki pa se pojavi tudi v mirovanju.
Nekroza glave stegnenice se običajno diagnosticira z MRI (magnetnoresonančna tomografija). Terapija je odvisna predvsem od starosti in vsakodnevnih potreb pacienta. Kolčni sklep je pogosto zamenjan s protezo, tako imenovanim kolčnim TEP, ki popolnoma odstrani nekrozo, vendar ni ravno tako prožen kot originalni kolk in ga je treba ponovno zamenjati po približno 15 do 20 letih. Za mlajše bolnike obstajajo druge možnosti, kot je vrtanje nekroze ali nadomeščanje nekroze z matičnimi celicami iz stegnenice. Za manj napredovalo nekrozo glave stegnenice je možna tudi terapija z zdravili, ki spodbujajo krvni obtok.
Nekroza glave stegnenice se lahko razvije tudi v okviru Perthesove bolezni, ki je ne smemo zamenjati.
Več o tem preberite na: Nekroza glave stegnenice
Nekroza na prstu
Podobno kot prsti in stopala so tudi človeški prsti zelo oddaljeni od središča telesa. Zato je še posebej verjetno, da jih prizadene nekroza. Tudi tu igrajo pomembno vlogo hipotermija in ozebline. Posode, ki prste oskrbujejo s krvjo in kisikom, imajo majhen premer in so zato še posebej občutljive.
Poleg sladkorne bolezni, ki ima še posebej pomembno vlogo v nogah in stopalih, je zlasti kajenje dejavnik tveganja za nekrozo prstov. Kajenje na različne načine zmanjšuje prekrvavitev in dolgoročno vodi do nekroze okončin.
Redkeje so za nekrotične prste lahko odgovorne tudi druge motnje krvnega obtoka, kot je "Raynaudov sindrom".
Aseptična nekroza
"Aseptik" se nanaša na odsotnost septičnih dejavnikov, kot so bakterije, virusi, glive in prioni. Aseptična nekroza se torej lahko pojavi v katerem koli aseptičnem delu telesa.
V medicini pa je aseptična nekroza neke vrste krovni izraz za nekrozo kosti, ki ga običajno povzroči zmanjšanje krvnega pretoka. Možni vzroki so dolgotrajne terapije s kortizonom ali bisfosfonati, kemoterapija, sevanje, delo na območjih s stisnjenim zrakom, anemija srpastih celic, Gaucherjeva bolezen ali sistemski eritematozni lupus (SLE). Krvne žile, ki oskrbujejo kosti, se zožijo ali zaprejo in kost odmre. Tipične pritožbe so bolečina in omejena gibljivost. Nekroza kosti je razdeljena na različne stopnje resnosti, medicinsko ime nekroze pa je močno odvisno od prizadetega dela kosti.
Več o tem preberite na: Nekroza kosti
Nekroza mišic
Razlikujemo med ishemično in iatrogensko nekrozo mišic. Ishemija je stanje nezadostne oskrbe s kisikom v tkivu. Pri ishemični nekrozi mišic so krvne žile, ki oskrbujejo mišice, običajno blokirane ali poškodovane. Pomanjkanje kisika v mišicah lahko privede do tako imenovanega sindroma predela. Otekanje celic vodi do zožitve mišic znotraj fascije. Posledično se druga plovila stisnejo in se pojavijo hude bolečine. Iatrogena nekroza mišic je lahko posledica intramuskularnih injekcij.
Celulozna nekroza
Zobna pulpa se nahaja znotraj zob in vsebuje živce in krvne žile, ki oskrbujejo zob. V primeru nekroze pulpe se zobna pulpa vname, na primer zaradi vdora bakterij. To vodi do otekline le-teh, kar vodi do pritiska na krvne žile in močne bolečine (pritisk na živce). Zmanjšan pretok krvi v kašo vodi do nezadostne oskrbe s kisikom in smrti celic (nekroza). Celulozna nekroza se zdravi z vrtanjem odprtega zoba. To bo zmanjšalo pritisk in obnovilo prekrvavitev.
Nekroza dlesni
Nekroza dlesni se običajno pojavi v obliki nekrotizirajočega ulceracijskega gingivitisa (NUG) ali nekrotizirajočega ulceracijskega parodontitisa (NUP) in zahteva nujno zdravljenje, sicer obstaja nevarnost, da se okužba razširi na kosti.
V nasprotju z NUG, pri katerem so prizadete le dlesni (gingiva), je pri NUP okužba že prešla na parodoncij (paradoncij) in je zato bolj napredna in grozeča.
Obe bolezni se kažeta kot nenadna, huda bolečina, bolečine, krvavitve in rdečkasto-siva barva. Nekrozo dlesni lahko preprečimo z ustrezno ustno higieno, izogibanjem uživanju tobaka in krepitvi imunskega sistema.
Nekroza v čeljustni kosti
Pine nekroza povzroči smrt čeljustne kosti, kar pomeni, da je ob pogledu na ustno votlino običajno odprta in vidna. Pine nekroza povzroči na primer vnetje ali poškodba čeljustne kosti in se pogosto ne zdravi zelo dobro. Zlasti v zadnjih nekaj letih postaja vse bolj pomemben iatrogeni (z medicino povezan) razvoj borove nekroze. Na primer, sevanje in kemoterapija igrata pomembno vlogo pri zdravljenju raka pri povzročanju nekroze kosti. Bisfosfonati, ki se uporabljajo pri osteoporozi, lahko povzročijo tudi nekrozo čeljusti, zato se v glavnem predpisujejo v paliativni medicini.
Več o temi preberite tukaj: Nekroza kosti, povezana z bifosfonatom