Depresija nosečnosti
opredelitev
Nosečnost je stresen, vznemirljiv, a hkrati tudi čudovit čas za vsako žensko, žal pa to ne velja za vse ženske. Skoraj vsaka deseta nosečnica razvije nosečnostno depresijo, kjer so v ospredju simptomi, kot so žalost, neučakanost, občutek krivde in brezveznost. Takšna depresija nosečnosti se pojavlja še posebej pogosto v prvem in tretjem trimesečju (Tretjina nosečnosti) naprej.

Vzroki za takšno depresijo v nosečnosti so lahko številni. Te segajo od nepredelanih travm iz otroštva, kot so spolna zloraba ali izguba bližnjih sorodnikov, do genetske nagnjenosti k depresiji, do splošnih stresnih situacij pred nosečnostjo in med njo (npr. Premiki, poroke, smrti). Fizične pritožbe ali zapleti med nosečnostjo, tako imenovane visoko tvegane nosečnosti, so še posebej pomembne pri razvoju nosečniške depresije.
Vendar pa veliko netvegane nosečnosti pogosto trpi tudi zaradi strahov in skrbi glede prihodnosti otroka in njihovega partnerstva. Mnoge ženske skrbijo, ali bodo dobra mati ali bo njihov lastni otrok zdrav. Te pogosto postanejo sprožilci za nosečnostno depresijo.
Če govorimo o PPD (poporodna depresija = depresija po nosečnosti), mora biti dolgotrajna labilnost razpoloženja, ki traja več mesecev po rojstvu otroka. Potek depresije nosečnosti ustreza tečaju "Velika depresija„Po DSM IV (Diagnostični in statistični priročnik duševnih motenj) se razlikuje le v posebnosti časa nastanka, in sicer po rojstvu.
Prav to je tisto, zaradi česar je PPD v svojih učinkih na psiho precej resnejši kot "velika depresija" brez poroda. Ker družba pričakuje, da bo nova mati vesela svoje nove sreče, prizadeta oseba čuti nasprotno in tega ne sme jasno pokazati.
Materine občutke do otroka določata odtujenost in oddaljenost. Materina čustva, ki jih od zunaj ne razumejo, nanjo odgovori samopregovorno. To pa zaostri fazo depresije.
V diferencialni diagnozi je treba razlikovati nosečnostno depresijo od tako imenovanih "baby blues". "Baby blues", znan tudi kot "jok dni" po porodu, traja največ en teden in se pojavlja pri 80% žensk, ki rodijo.
To nihanje razpoloženja je mogoče razložiti s hitrim padcem hormonov po rojstvu. Za razvoj nosečne depresije morajo biti prisotni tudi številni drugi dejavniki, da lahko govorimo o resni depresiji.
Poleg tega je poporodna psihoza (psihoza po porodu) še ena psihična motnja po porodu. Gre za afektivno-manično bolezen, ki se pojavi zelo redko (2 na 1.000 porodov).
Kako prepoznate nosečnostno depresijo?
Depresivnosti nosečnosti na prvi pogled ni vedno enostavno opaziti. Pogosto njihovi simptomi (fizične pritožbe kako Bolečine v hrbtu, utrujenost in brezobzirnost) kot posledica nosečnosti, tj. kot "normalno"Ocenjeno Vendar pa se skozi čas pojavijo žalost, brezup in brezobzirnost nekaj tednov treba je razmisliti o nosečniški depresiji.
Naj tudi Občutek krivde, močan Krogi misli in trajno Skrbeti, Izkušnja nezadostnosti, kot naprimer Samomorilne misli čim prej se je treba posvetovati z zdravnikom. Ker posledice nosečne depresije lahko Tveganjas seboj za mater in nerojenega otroka. Zamude pri razvoju in Prezgodnji porodi za otroka so značilne posledice. Druge raziskave so pokazale, da so za rojstvo specifični strahovi (značilno za nosečnostno depresijo) z povečana percepcija bolečine in podaljšano obdobje rojstva, pa tudi za nazaj poporodna depresija (t.i. Poporodna depresija) zmožnost vodenja.
Ali obstaja test nosečnosti?
Ni posebnih testov, ki bi razkrili nosečnostno depresijo. Ker pa so simptomi gestacijske depresije v mnogih simptomih podobni kot pri nosečnicah, je lahko samotestiranje na depresijo poučno. Na internetu je veliko takih testov, na primer na spletni strani nemške pomoči pri depresiji. Tu je treba odgovoriti na 9 vprašanj z eno od 5 možnih možnosti odgovora. Nato poteka ocena. Takšen test lahko daje informacije o možni prisotnosti (nosečnosti) depresije, vendar ni nadomestilo za obisk zdravnika.
Preberite tudi: Test za depresijo
vzroki
V študiji z zdravimi materami ženske z gestacijsko depresijo niso pokazale nobenih nepravilnosti glede na socialno-ekonomsko ali hormonsko naravo. Zato multifaktorski pogled najbolj natančno opisuje genezo (razvoj) PPD. To pomeni, da prihaja v poštev veliko različnih vzrokov.
Obstajajo manj specifični vzroki kot vsota dejavnikov, ki na koncu določajo razvoj nosečne depresije.
Genetsko predisponirane ženske, katerih sorodniki prve stopnje so bili duševno bolni, ogrožajo razvoj PPD.
Ogrožene so tudi ženske, ki so prenatalno (pred rojstvom) imele depresijo.
Mentalno je potreben ženski kognitivni (duševni) odnos do novega izziva kot matere.
Nosečnost in porod mati doživljata kot globok "življenjski dogodek", ki vključuje veliko sprememb. Ločitev med materjo in otrokom mora najprej obravnavati porodnica.
Preberite tudi: Poporodna depresija
Potem pride do spremembe vloge od ženske do matere, od moškega do očeta. Ženska razmišlja o tem, ali se s partnerjem spopadata z novimi zahtevami, ki jih postavljajo odgovorni starši. Poleg tega je ženska zaskrbljena, v kolikšni meri bo otrok spremenil odnos s partnerjem in svoj položaj v poklicnem življenju. Če ženska ne more kognitivno najti nobenega pozitivnega odgovora na ta vprašanja, doživlja fazo po porodu kot stres.
V psihosocialnem smislu sta ključnega pomena stabilen odnos s partnerjem ter podpora družine in okolja. Če te opore odpadejo, bo ženska težko razvila samozavestni in skrbni odnos do svojega novorojenčka.
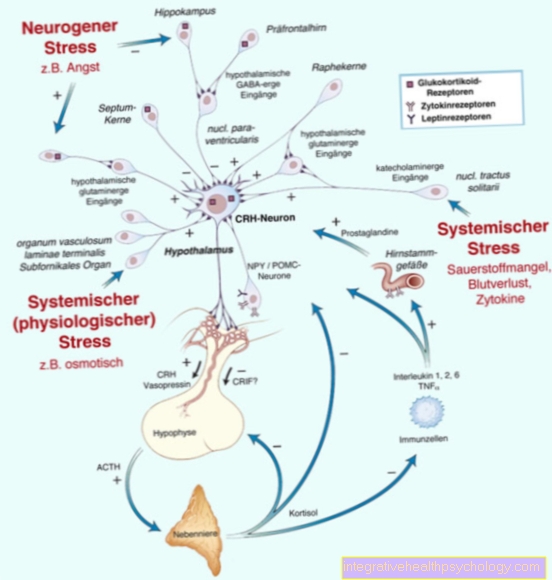
Kar zadeva hormone, je padec estrogena in progesterona le sprožilec depresije nosečnosti. Zlasti izguba estrogena, ki je med nosečnostjo 200-krat večja, prinese velike spremembe v centralnem nevrotransmiterju. Na primer, ravnovesje serotonina je v veliki meri odvisno od količine estrogena. Če raven estrogena pade, bo vplivala tudi proizvodnja hormona sreče serotonina. Zmanjšanje koncentracije in razpoloženja.
Preberite več o tej temi: Vloga serotonina / nevrotransmiterjev pri depresiji
Kdaj se začne nosečnostna depresija po porodu?
Kot pove že ime, se med nosečnostjo pojavi depresija med nosečnostjo. Po drugi strani pa depresijo, ki se pojavi šele po porodu, imenujemo poporodna depresija. Depresija nosečnosti se lahko pojavi v celotni nosečnosti. Poporodna depresija, znana tudi kot poporodna depresija, se lahko pojavi v 2 letih po porodu. V približno 70% primerov pa se depresivni simptomi začnejo že prva dva tedna po porodu.
Sočasni simptomi
Tipični simptomi nosečne depresije lahko vključujejo:
- Somatsko (fizično)
- Motnja spanja
- Izguba apetita
- Žalnice prebavil
- Duševno
- Obsesivne misli
- anksioznost
- zmeda
- Preveliko
- Samoobtoževanje
Preberite več o temi: Motnje spanja v nosečnosti
Kaj so lahko znaki depresije nosečnosti?
Številni simptomi lahko kažejo na prisotnost depresije med nosečnostjo. Pojavijo se lahko negativne misli, nizko razpoloženje, dosledno žalostno razpoloženje, pomanjkanje vožnje, motnje koncentracije, anksioznost in motnje spanja.
Znaki poporodne depresije so lahko pomanjkanje energije, žalostno razpoloženje, nezainteresiranost in apatija, ambivalentni občutki do otroka, pomanjkanje vedrine in pomanjkanje nagona.
Pojavijo se lahko tudi simptomi, kot so spolna disfunkcija, slaba koncentracija, razdražljivost, omotica in tesnoba. Misli o samomoru lahko igrajo tudi vlogo. Vključite lahko tudi novorojenega otroka (misli na podaljšan samomor).
Zato je nujno potrebno zdravljenje, čim prej se je treba posvetovati z družinskim zdravnikom ali ginekologom.
Najbolj depresivno za mamo so brezbrižni občutki do svojega otroka. Pomanjkanje moči nad nezadovoljstvom in brezobzirnost imata zastrašujoč učinek na mater. Obsesivne misli o škodi sebi in otroku so za mater še dodatno breme. Odreagira se kot slaba mati z občutki krivde in samoprijetnosti, kar poglablja njen občutek nezadostnosti / nezmožnosti.
diagnoza
Depresija je še vedno tabu tema. Še posebej, kadar PPD (nosečnostna depresija) ni v skladu z družbeno idejo o srečni, skrbni materi.
To je en razlog, zakaj je diagnoza PPD težavna in ponavadi pride prepozno. Mati se izogiba vsakršnemu poskusu, da bi svoje občutke in strahove komu posredovala. Ker korak k odprtosti glede resničnega, depresivnega stanja duha gre skupaj z občutki sramu in stigmatizacijo duševno bolnih.
Ginekolog lahko prvi pregled uporabi najpozneje po šestih tednih za oceno bolnikove čustvene situacije s pomočjo presejalnega postopka, ki temelji na EPDS (lestvici Edinburghove postnatalne depresije). EPDS vsebuje 10 vprašanj, ki se nanašajo na bolnikovo stanje. Če bolnica v oceni doseže več kot 9,5 točk (vrednost praga), obstaja velika verjetnost, da bo zbolela za nosečnostno depresijo.
Postopek presejanja je bolj smiseln (veljaven), večja je skladnost (sodelovanje) med pacientom in zdravnikom. To je najbolje doseči z zdravljenjem, usmerjenim na bolnika.
Kaj lahko narediš?
Če obstajajo znaki depresije nosečnosti, je priporočljivo, da se v vsakem primeru posvetujete z zdravnikom. To lahko razjasni, ali so simptomi le začasna nihanja razpoloženja ali so simptomi resnična nosečnostna depresija. Za razlikovanje in diagnozo ima zdravnik različne vprašalnike (kot naprimer. BDI) na razpolago.
Terapija se na koncu prilagaja resnosti depresije.
Če gre le za rahlo depresivno razpoloženje, potem ponavadi zadostuje nasvet zdravnika ali svetovalnega centra (npr. Pro Familia) ven. Nosečnice izvejo več o svoji bolezni in o tem, kako lahko dobro socialno okolje pomaga.
V hujših primerih bi bilo priporočljivo psihoterapijo, ki jo je, odvisno od resnosti, mogoče kombinirati z zdravili, tako imenovanimi antidepresivi. Obstaja več dobrih, odobrenih zdravil, ki jih je mogoče uporabiti ob posvetovanju s psihiatrom.
terapija
Pojasnitev in psihoedukcija (to pomeni psihološki trening glede ravnanja z boleznijo) ogromno prispevata k lajšanju občutkov krivde in sramu v materi. Zavedanje, da njeno pomanjkanje nagona in njena nevoščljivost do otroka, lahko razložita s klinično sliko nosečnosti, je dekle umirjeno. Obstaja pripravljenost, da poiščete pogovor s psihoterapevtom. Prizadeta bolnica lahko svoje stanje pripiše bolezni, ki jo je mogoče tudi zdraviti in odkrito obravnavati.
100% diagnoze depresivne bolezni še ni mogoče postaviti. Toda takoj, ko se pojavijo znaki PPD, je treba poiskati interakcijo med družino, socialnimi delavci in babico. Vse te povezave se lahko potrudijo, da bi depresivno žensko za zdaj lajšale od novih nalog mater.
Njegov cilj je ustvariti mirno vzdušje okoli ženske, da se med psihoterapevtskim zdravljenjem zave svoje nove vloge matere in jo lahko sprejme zase. Še večja verjetnost je, da to stori, ko se nauči, kako drugače ravnati s svojim dojenčkom. "Igralna terapija mati-otrok" in "masaža dojenčka" sta eden izmed mnogih programov, ki odnos med materjo in otrokom postavljajo pod drugačno luč in ga tako krepijo.
Izogibati se je treba poskusu ločitve otroka od matere, ker le tako poveča občutke krivde in odtujenosti od otroka.
Da ženska, ki trpi za PPD, ne dobi vtisa, da je stigmatizirana kot duševno bolna, je ne smejo sprejeti v psihiatrijo. Možnost zdravljenja v bolnišnici je boljša.
terapija s svetlobo
Svetlobna terapija se uporablja predvsem pri bolnikih, ki trpijo zaradi sezonske depresije. Sezonska depresija se pojavlja predvsem v temnih jesenskih in zimskih mesecih in jo med drugim sproži pomanjkanje dnevne svetlobe. Svetlobna terapija kaže tudi nekaj uspeha pri bolnikih, ki trpijo za sezonsko depresijo. Svetlobna terapija je zato lahko dobra ideja za poskus terapije, zlasti med nosečnostjo, ko je zdravljenje zdravljenja depresije težko zaradi tveganja za nerojenega otroka.
Več o tem preberite pod Svetlobna terapija za depresijo
Medicinska terapija

Vpliv hormonov, kot je estrogen, na nosečnostno depresijo, trenutno preučujemo v smislu zdravil. Obstajalo je že nekaj dokazov, da je transdermalno (prek kože) dajanje 200 mikrogramov estrogena na dan izboljšalo razpoloženje pri ljudeh s PPD. Za potrditev te domneve je treba slediti nadaljnjim raziskavam.
V večini primerov je za večjo depresijo potrebno zdravljenje z antidepresivi. Vendar so nanje gledali s sumom po incidentu z zdravilom Contergan (talidomid, pomirjevalo), ki je med jemanjem med nosečnostjo povzročil deformacije pri dojenčkih.
Že po rojstvu ima uporaba psihotropnih zdravil / antidepresivov slabost, da lahko zdravilo najdemo v materinem mleku in tako med dojenjem pride v otrokovo telo.
Pomembno je, da zdravnik zadevnega bolnika seznani s priložnostmi in tveganji psihotropnih zdravil / antidepresivov.
Današnja psihotropna zdravila (SSRI) imajo veliko manj stranskih učinkov kot klasični benzodiazipini ali triciklični antidepresivi. Dojenčki dobro prenašajo majhne količine zaviralcev ponovnega privzema serotonina (SSRI), ker je zdravilo pod serumsko sliko ali v materinem mleku pod mejo zaznave.
Sertralin in paroksetin spadata med dobro znane SSRI. Sertralin se daje v odmernem območju 50-200 mg, medtem ko 20-60 mg zadostuje za paroksetin. Začetno fazo vnosa lahko spremljajo stranski učinki, kot so nemir, tresenje in glavobol pri materi.
Bolnica se mora zavedati, da majhna količina zdravila vedno v otrokovem obtoku pride skozi materino mleko. Manjši kot je dojenček, slabše lahko presnavlja aktivne sestavine v zdravilu. Poleg tega se aktivna sestavina kopiči v osrednjem živčevju (centralnem živčnem sistemu) v večji meri kot pri otrocih, ker krvno-likvorska pregrada pri dojenčkih še ni v celoti razvita.
Če povzamemo, lahko rečemo, da je učinkovitost psihoterapevtskega zdravljenja veliko bolj produktivna kot učinkovitost zdravljenja z zdravili. V težkih primerih, ko ni nobene garancije za varnost matere in njenega otroka, psihotropnih zdravil / antidepresivov ni mogoče opustiti.
Več o zdravljenju z drogami najdete v naši temi: antidepresiv
Dovoljena zdravila v primeru depresije nosečnosti
Obstajajo številna zelo dobro raziskana zdravila, ki jih lahko uporabimo za nosečnostno depresijo, ki otroku ne bodo škodila. Zaradi bogate izkušnje so antidepresivi prve izbire za depresijo v nosečnosti amitriptilin, imipramin in nortriptilin iz skupine tricikličnih antidepresivov; kot tudi sertralin in citalopram iz skupine selektivnih zaviralcev ponovnega prevzema serotonina (SSRI).
Noben od klasičnih antidepresivov (SSRI, Triciklični antidepresivi) imajo teratogeno (teratogeni) Učinki so prikazani, zato je zdravljenje z zdravili v večini primerov možno brez težav.
Lahko pa se uporabljajo tudi drugi antidepresivi, kot je opipramol če se izkaže, da so še posebej koristne pri bolnikih z depresijo, ki jih je težko nadzorovati. Vendar pa obstaja le nekaj raziskav o njihovih učinkih na novorojenčka, tako da je treba na njihovo uporabo gledati previdno.
Na splošno pa morajo ženske, ki so že na antidepresivu, še naprej jemati do poroda. Če je mogoče, se je treba izogibati prenehanju ali spreminjanju zdravil, saj bi to lahko imelo uničujoče učinke tako na mater kot na otroka.
Izogibati se je treba samo fluoksetinu zaradi njegove zelo dolge razpolovne dobe in s tem povezanega slabega nadzora.
Amitriptilin
Amitriptilin spada v razred tricikličnih antidepresivov, zaradi česar spada med najstarejša in najučinkovitejša psihotropna zdravila, ki obstajajo.
Je eno izmed zdravil prve izbire za nosečnice in doječe ženske.
Študije iz sedemdesetih in osemdesetih let prejšnjega stoletja so pokazale povečano stopnjo okvare srca in okončin (roke in noge); vendar sedanje študije niso mogle dokazati teh stranskih učinkov.
Če se amitriptilin jemlje do rojstva otroka, lahko to pri novorojenčku povzroči začasne odtegnitvene simptome s kratko sapo in povečanim tresenjem. Da bi se izognili kakršnim koli zapletom, je treba novorojenčka za nekaj tednov sprejeti v neonatološko ambulanto na opazovanje.
Zaradi pomanjkanja učinkov na otroka je amitriptilin najboljši antidepresiv za dojenje.
Citalopram in sertralin (SSRI)
Citalopram in sertralin spadata v razred selektivnih zaviralcev ponovnega privzema serotonina in sta dve najbolje raziskani zdravili glede na nosečnost. Poleg amitriptilina so najboljša alternativa pri zdravljenju zdravil za nosečnostno depresijo.
Obstaja več kot 100.000 raziskav o učinkih citaloprama in sertralina med nosečnostjo in po njej. V nobenem ne bi mogel teratogeno (teratogeni) Neželeni učinki so opaženi.
Če se citalopram in sertralin dajeta do konca nosečnosti, začasni odtegnitveni simptomi (zasoplost, povečano tresenje in hipoglikemija (Hipoglikemija)) pridejo novorojenčki. Spet je treba novorojenčka nekaj tednov opazovati v neonatološki ambulanti, da preprečimo kakršne koli zaplete.
Terapija s sertralinom je prednostna pred terapijo s citalopramom med dojenjem, saj sertralin nima znanih stranskih učinkov na otroka. Citalopram lahko pri novorojenčku povzroči slabo pitje, nemir in duševno motnost. V takih primerih morate vedno videti pediatra.
Depresija nosečnosti in homeopatija
Depresijo nosečnosti lahko zdravimo tudi z alternativnimi metodami. To vključuje tudi homeopatske terapevtske pristope.
Preberite več o spodnji temi Homeopatija in nosečnostna depresija
Trajanje
Depresija v nosečnosti se pogosteje pojavlja v prvem ali zadnjem trimesečju nosečnosti in lahko traja več tednov. V najslabšem primeru se lahko nosečnostna depresija spremeni v a poporodna depresija, t.i. Poporodna depresija preiti čez.
Ta poporodna depresija je t.i. Baby blues („Dnevi zavijanja"), Ki se običajno pojavi 3-5 dni po rojstvu in izgine sam po sebi po nekaj dneh. To je normalno in je lahko posledica nenadna sprememba hormonov nastanejo. Ohranite simptome, kot so razdražljivost, Nihanje razpoloženja, žalost in Občutek krivde Vendar pa dlje kot dva tedna govorimo o poporodni depresiji ali poporodni depresiji, ki je v najslabšem primeru lahko tudi kronična.
Kako lahko preprečite nosečnostno depresijo?

Nosečne depresije ne morete vedno preprečiti, zlasti če imate genetsko nagnjenost k njej. Vendar pa obstajajo stvari, ki jih lahko storimo, da preprečimo začetek nosečnosti.
Še posebej pomembno je stabilno socialno okolje, ki podpira in razreši nosečnico in kjer nosečnica lahko razume svoje strahove in skrbi. Če nosečnice ne najdejo podpore doma, se lahko obrnejo na številne svetovalne centre.
Če je mogoče, se je treba izogibati delovnim težavam ali stresnim situacijam, kot je gibanje. Za porodniški dopust na delovnem mestu obstajajo posebni zakoni.
Izvedite več na: Porodniški dopust - to bi morali vedeti!
Po rojstvu
Še posebej ženske, ki že imajo a depresija pretrpel, imeti a večje tveganje da razvijejo depresijo tudi po rojstvu, t.i. Poporodna depresija. To se običajno začne počasi nekaj tednov po rojstvu in je, tako kot znani otroški blues, sprva skozi Nihanje razpoloženja in povečana razdražljivost označeno; kasneje tudi skozi Pomanjkanje pogona, brezobzirnost, Motnje pripetosti otroku in Občutek krivde.
V hudih primerih je lahko celo poporodni Psihoza (Poporodne psihoze) S Halucinacije in Groznice se pojavijo.
Pogosto se pojavi poporodna depresija Splavi, Mrtvorojenci ali ko se rodi bolan ali invalidni otrok.
Tudi tukaj je pomembno, da se že zgodaj obrnete na zdravnika ali v svetovalni center (Pro Familia) in ne poskušajte se sami spoprijeti z boleznijo. V blagih primerih zadostujeta razumevanje in podpora s strani partnerja, družine in prijateljev. V hudih primerih so tudi tukaj Zdravila, kot naprimer psihoterapija priporočljivo.
Depresija nosečnosti pri moških
Nove študije kažejo, da približno 10% vseh očetov pade v depresijo nosečnosti po rojstvu prvega otroka. Moški, katerih žene tudi trpijo za poporodno depresijo, so še posebej ogroženi.
Depresija pri nosečnosti pri moških se pogosto kaže samo posredno s povečanim delom ali opravljanjem hobijev. Le redki moški kažejo klasične simptome, kot so pomanjkanje naklonjenosti, neučakanost, žalost ali nesrečo. Pogosto so le motnje spanja in utrujenostnormalno"Odpuščite me.
Pomemben razlog za razvoj nosečne depresije pri moških je ponavadi prehod v novo življenje z dojenčkom. Mnogi moški se zaradi tesne vezi svoje žene z otrokom nenadoma počutijo izključene in manj ljubljene. To vodi v partnerske konflikte in frustracije. Nazadnje, če pride do pomanjkanja spanja in pritiska, da bi nahranili družino, so običajno očetje preobremenjeni, kar na koncu vodi v depresijo.
Če obstajajo simptomi depresije, je priporočljivo, da se posvetujete z zdravnikom ali svetovalnim centrom. V hudih primerih psihoterapija in zdravila pomagajo, večinoma pa je potreben le čas, da se sprijaznimo z nenadno spremenjenimi življenjskimi razmerami.
profilaksa
Tveganje za ponovitev depresije nosečnosti je veliko, zlasti pri ženskah z družinsko anamnezo. Skrbno opazovanje teh bolnikov lahko pomaga, da PPD ne ostane neopažen in se razvije v škodo otroka. Razmerje med materjo in otrokom močno trpi zaradi materine ravnodušnosti. Fizično in čustveno zanemarjanje otroka v prvih mesecih ima ogromne posledice za otrokov razvoj.
Poleg tega je potrebna pripravljenost za posredovanje informacij. Brošure in odprto uho negovalnega osebja ali zdravnika lahko zmanjšajo mamino nepripravljenost govoriti o njenih simptomih.







.jpg)